Konten
Peradangan pada mukosa lambung adalah salah satu penyakit manusia yang paling umum. Sekitar 80-90% orang selama hidup mereka memiliki setidaknya satu episode penyakit ini. Di usia tua, hingga 70-90% orang menderita berbagai bentuk gastritis. Bentuk kronis gastritis bisa berubah menjadi tukak lambung, kanker lambung.
Apakah gastritis itu?
Gastritis adalah peradangan pada lapisan mukosa lambung, menyebabkan disfungsi organ ini. Saat gastritis terjadi, makanan mulai dicerna dengan buruk, yang mengakibatkan kerusakan dan kekurangan energi. Gastritis, seperti kebanyakan penyakit, bersifat akut dan kronis. Selain itu, ada gastritis dengan keasaman lambung rendah, normal, dan tinggi.
Saat ini gastritis sudah bisa disebut sebagai penyakit abad ini. Mereka menyakiti orang dewasa dan anak-anak. Dan menurut statistik kesehatan, di Rusia sekitar 50% populasinya menderita gastritis dalam beberapa bentuk.
Gastritis ditandai oleh berbagai penyebab eksternal dan internal yang memicu perkembangan patologi. Secara klinis, terjadi dalam bentuk peradangan (akut atau kronis). Peradangan akut berumur pendek. Kerusakan pada selaput lendir lambung dengan asam pekat, alkali, dan bahan kimia lainnya sangat berbahaya.
Penyakit mengalir jangka panjang (kronis) mengurangi kualitas hidup dan memanifestasikan dirinya dalam bentuk rasa sakit, serta:
Berat di perut;
mulas;
Bersendawa;
muntah;
Diare dan/atau sembelit;
Kembung;
Perut kembung – keluarnya gas;
Bau mulut.
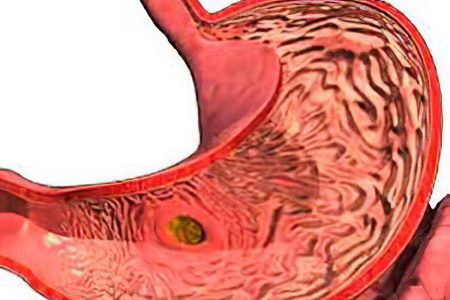
Bentuk kronisnya adalah atrofi berbahaya pada mukosa lambung. Akibatnya, kelenjar lambung berhenti berfungsi secara normal. Sel-sel atipikal terbentuk menggantikan sel-sel sehat. Ketidakseimbangan dalam proses penyembuhan diri sel-sel mukosa lambung merupakan salah satu penyebab tukak lambung dan kanker saluran cerna.
Perut adalah bagian yang paling rentan dari sistem pencernaan. Setidaknya tiga proses pencernaan yang kompleks terjadi di dalamnya: ini adalah pencampuran mekanis dari koma makanan, pemecahan makanan secara kimiawi, dan penyerapan nutrisi.
Dinding bagian dalam lambung, selaput lendir, paling sering rusak, di mana dua komponen pencernaan yang saling eksklusif diproduksi - cairan lambung dan lendir pelindung.
Pencernaan di perut adalah proses biokimia tubuh yang disetel dengan halus. Ini dikonfirmasi oleh pH asam normal dari jus lambung (komponen utamanya adalah asam klorida), tetapi juga oleh perbedaan parameter keasaman di berbagai bagiannya. Keasaman tinggi (pH 1,0-1.2) diamati di bagian awal lambung, dan rendah (pH 5,0-6,0) – di persimpangan lambung dengan usus kecil.
Paradoksnya terletak pada kenyataan bahwa pada orang yang sehat, perut tidak hanya tidak mencerna dirinya sendiri, tetapi juga cairan lambung yang diproduksi oleh kelenjar di berbagai bagian tubuh memiliki sifat yang berbeda. Pada saat yang sama, lingkungan pH di kerongkongan netral, dan di duodenum (bagian pertama usus kecil) bersifat basa.
Sensasi yang tidak menyenangkan dan menyakitkan dari penderita gastritis - mulas - terutama disebabkan oleh pelanggaran keseimbangan asam-basa di salah satu bagian saluran pencernaan. Selain itu, penyimpangan keseimbangan asam dari norma di bagian lambung tertentu mendasari patogenesis gastritis dengan keasaman rendah atau tinggi.
Dampak kasar pada proses pencernaan: keracunan makanan atau bahan kimia, pelepasan empedu ke perut, infeksi usus, asupan obat-obatan tertentu secara teratur, minuman berkarbonasi, alkohol, dan faktor lain berdampak negatif pada kondisi mukosa lambung. Pengaruh serius faktor mikroba terhadap perkembangan gastritis telah terbukti.
Efek darurat jangka pendek pada proses pencernaan terbatas pada manifestasi klinis berupa peradangan akut yang sifatnya sebagai berikut:
katarak;
berserat;
Nekrotik;
Phlegmon.
Gastritis catarrhal dikaitkan dengan gizi buruk dan keracunan makanan ringan. Gastritis fibrinosa dan nekrotik biasanya disebabkan oleh keracunan garam logam berat, asam pekat, dan alkali. Gastritis phlegmonous disebabkan oleh kerusakan traumatis pada dinding lambung.
Kontak yang terlalu lama dengan organisme yang lemah berakhir dengan perkembangan patogenesis kronis, diperparah oleh proses ulseratif pada dinding lambung. Gastritis bisa menjadi pertanda proses onkologis di saluran pencernaan.
Variasi manifestasi gastritis lambung pada manusia dikonfirmasi oleh klasifikasi kompleksnya. Merinci gejala klinis gastritis sangat penting bagi ahli gastroenterologi saat meresepkan prosedur pengobatan. Dalam kasus kami, ini adalah ilustrasi berbagai bentuk penyakit untuk membentuk gambaran umum tentang gastritis pada pembaca.
Kelompok gastritis lain tidak terkait dengan mikroba, meskipun pada tahap tertentu hubungan ini mungkin muncul.
Gastritis non-mikroba dibagi menjadi beberapa kelompok:
Beralkohol. Penyakit ini berkembang di bawah pengaruh penggunaan minuman beralkohol kuat secara teratur (alkohol memiliki pH basa) dengan latar belakang banyak faktor lain yang terkait dengan efek negatif umum dari etil alkohol dosis besar pada tubuh;
gastritis yang diinduksi oleh NSAID. NSAID adalah obat antiinflamasi nonsteroid yang digunakan pada banyak penyakit sebagai obat antipiretik, analgesik, dan antiplatelet. Obat paling terkenal dari kelompok farmakologis ini adalah asam asetilsalisilat (aspirin), analgin, diklofenak, indometasin, ketoprofen, ibuprofen, piroksikam. Penggunaan NSAID yang tidak terkontrol merangsang perkembangan gastritis, dan kemudian berubah menjadi tukak lambung.
Pasca reseksi. Gastritis semacam itu berkembang setelah operasi pengangkatan sebagian perut secara paksa.
Gastritis yang disebabkan oleh bahan kimia. Mereka berkembang sebagai akibat dari konsumsi bahan kimia yang tidak disengaja atau khusus yang memiliki sifat agresif terhadap protein selaput lendir lambung.
Gastritis yang tidak diketahui asalnya.
Dalam pengobatan profesional, klasifikasi gastritis lainnya juga digunakan, termasuk menurut jenis penyebaran patogenesis:
Gastritis autoimun (tipe A);
Gastritis eksogen (tipe B), dipicu oleh Helicobacter pylori;
Gastritis campuran (tipe A + B);
Gastritis (tipe C) dipicu oleh NSAID, iritasi kimia atau empedu;
Bentuk khusus gastritis;
Gastritis dengan latar belakang penurunan dan peningkatan sekresi asam klorida;
Bentuk lain dari manifestasi morfologis dan fungsional gastritis.
Diferensiasi mereka melibatkan penggunaan laboratorium medis yang kompleks atau teknik instrumental pada tahap diagnosis penyakit. Oleh karena itu, deskripsi gastritis, yang memiliki gejala klinis yang kurang lebih sama, tetapi berbeda dalam mekanisme patogenesis yang mendasarinya, tidak menarik bagi banyak pembaca.
Mari kita membahas secara rinci tanda dan gejala utama gastritis, yang dapat menjadi dasar bagi seseorang untuk menghubungi institusi medis untuk mendapatkan bantuan.
Tanda dan gejala gastritis lambung
Gastritis ditandai dengan berbagai gejala, namun bisa terjadi tanpa manifestasi yang jelas. Gejala yang paling khas adalah nyeri pada ulu hati, yang diperburuk setelah mengonsumsi jenis makanan, cairan, dan obat-obatan tertentu, terutama yang meningkatkan agresivitas pada mukosa lambung. Terkadang rasa sakit bertambah parah di antara waktu makan. Dengan gastritis, makanan pedas, alkohol, minuman berkarbonasi, dan makanan lain, yang penggunaannya menyebabkan eksaserbasi gastritis, dikontraindikasikan.
Tanda-tanda gastritis yang penting tetapi kurang konstan adalah mulas, muntah, dan bersendawa. Penyakit ini terkadang bermanifestasi dengan kembung dan sering keluarnya gas. Munculnya dua atau lebih gejala di atas dengan latar belakang sakit perut menjadi alasan untuk mencurigai gastritis.
Penyakit ini juga ditunjukkan dengan asupan makanan pedas, obat-obatan, dan cairan agresif sesaat sebelum timbulnya rasa sakit.
Jauh lebih sulit untuk mengidentifikasi gejala gastritis kronis. Untuk waktu yang lama, tanda-tanda penyakit ini terbatas pada tinja yang tidak teratur, plak di lidah, kelelahan, perut keroncongan dan meluap di antara waktu makan, perut kembung, diare berulang atau sembelit.
Gastritis kronis biasanya tidak berdampak signifikan pada kondisi klinis pasien, kecuali penurunan kualitas hidup. Dalam bentuk ringan, gastritis kronis ditandai dengan sembelit dan diare. Dalam bentuk yang parah, kecuali yang diindikasikan - sering keluarnya gas usus, anemia, kantuk, keringat dingin, peningkatan gerak peristaltik, halitosis.
Gejala keasaman tinggi
Tanda gastritis paling umum dengan keasaman tinggi, selain gejala umum (muntah, mual):
Nyeri berkepanjangan di ulu hati, menghilang setelah makan;
Diare yang sering;
Mulas setelah makan makanan asam;
Dorongan yang sering untuk mengeluarkan gas dari mulut - bersendawa.
Gejala keasaman rendah
Tanda-tanda gastritis yang paling umum dengan keasaman rendah atau nol:
Rasa tidak enak yang menetap di mulut
Berat di perut setelah makan;
“Sendawa” telur busuk “;
Bergemuruh;
Mual di pagi hari;
Masalah dengan keteraturan usus;
Bau menjijikkan dari mulut.
Gejala eksaserbasi gastritis

Kekambuhan gastritis kronis ditandai dengan berbagai gejala, gejala yang paling umum adalah:
Nyeri konstan atau berkala di ulu hati, yang meningkat segera setelah makan, atau sebaliknya, dengan puasa yang berkepanjangan;
Bersendawa dengan udara, terbakar di tulang dada, mulas setelah makan, rasa logam di mulut;
Mual, muntah di pagi hari dari makanan setengah tercerna dengan rasa asam yang khas, terkadang muntah empedu;
Peningkatan air liur, haus, kelemahan;
Manifestasi dispepsia (sembelit, diare);
Pusing, jantung berdebar, sakit kepala.
Gejala eksaserbasi bentuk gastritis erosif (parah) ditambah dengan muntah disertai gumpalan darah, terkadang muntah dengan warna muntahan yang gelap. Perdarahan lambung saat buang air besar dimanifestasikan oleh feses berwarna hitam. Terkadang perdarahan lambung hanya bisa ditentukan dengan metode laboratorium. Pendarahan internal yang masif dimanifestasikan oleh pucatnya kulit dan selaput lendir dan mudah ditentukan oleh warna sklera mata, pusing, dan tinnitus.
Nyeri di perut dengan gastritis
Gastralgia – nyeri di dinding perut (rongga) – gejala penting gastritis. Sedangkan nyeri disertai dengan penyakit lain pada organ perut, yang secara kolektif disebut “perut akut”. Sensasi yang tidak menyenangkan dimanifestasikan dalam bentuk rasa sakit, serta rasa sakit yang menusuk, menekan, menembak, membakar dan jenis rasa sakit lainnya.
Nyeri yang menyerupai gastralgia bisa menjadi gejala infark miokard, radang selaput jantung dan paru-paru, dan patah tulang rusuk. Nyeri di perut dapat diamati dengan patologi virus, bakteri dan parasit di usus, masalah khusus wanita, neurosis, diabetes.
Di rumah, Anda bisa mengenali rasa sakit yang justru disebabkan oleh gastritis. Gastritis yang paling khas dan membedakannya dari patologi lain dari "perut akut" adalah nyeri yang meningkat setelah:
Makan, terutama yang pedas dan diasap;
Penggunaan alkohol atau obat-obatan tertentu, khususnya obat antiinflamasi nonsteroid;
Istirahat makan yang lama.
Pilihan yang tersisa untuk terjadinya sakit perut tanpa adanya keterampilan klinis dan kemampuan untuk menggunakan metode penelitian laboratorium dan instrumental dapat dengan mudah dikacaukan dengan gejala penyakit lain.
Penyebab gastritis
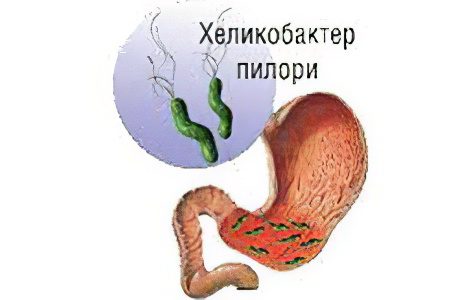
Yang paling menarik adalah penyebab yang menyebabkan bentuk gastritis kronis. Alokasikan faktor eksternal dan internal yang memicu perkembangan penyakit. Menariknya, pada beberapa orang, gastritis berkembang jauh lebih lambat dan tidak berdampak signifikan pada tubuh. Artinya, kemungkinan besar, penyebab gastritis tersembunyi di balik banyak faktor dan kombinasinya.
Penyebab eksternal gastritis yang paling signifikan:
Dampak pada dinding perut bakteri Helicobacter pylori, lebih jarang bakteri dan jamur lainnya. Sekitar 80% pasien yang didiagnosis menderita gastritis mengeluarkan bakteri tahan asam yang secara aktif menembus dinding mukosa lambung, mengeluarkan zat spesifik yang mengiritasi selaput lendir, merangsang perubahan lokal pada pH dinding dan peradangannya. Jawaban terakhir, mengapa bakteri ini menyebabkan kerusakan yang signifikan pada beberapa orang, dan tidak pada orang lain, masih belum diketahui;
Gangguan Makan. Telah ditetapkan bahwa gizi buruk adalah penyebab umum gastritis. Pernyataan itu benar untuk makan berlebihan dan kurang makan. Penting untuk mendiversifikasi pola makan dengan makanan nabati yang kaya vitamin dan serat nabati, yang menormalkan gerak peristaltik. Namun, dengan berkembangnya gastritis tahap awal, perlu dihindari makanan yang mengandung serat nabati kasar, serta makanan berlemak, pedas, kalengan, dan asinan;
Penyalahgunaan alkohol diisolasi sebagai penyebab terpisah dari gastritis lambung. Etanol dalam jumlah kecil merupakan komponen penting dari proses biokimia dalam tubuh, namun alkohol dalam jumlah besar memicu ketidakseimbangan asam-basa dalam tubuh. Selain itu, alkohol dalam dosis besar dengan penggunaan teratur secara signifikan merusak organ pencernaan lainnya - hati, pankreas, dan juga berdampak buruk pada proses metabolisme dalam tubuh;
Telah dicatat bahwa beberapa obat yang banyak digunakan dalam pengobatan sebagai obat antipembekuan (antiplatelet), analgesik dan antiinflamasi memiliki efek samping yang serius - mengiritasi mukosa lambung. Paling sering, gastritis disebabkan oleh obat antiinflamasi non-hormonal (aspirin, analgin) dan hormon glukokortikoid (prednison). Obat-obatan ini direkomendasikan untuk digunakan secara ketat untuk keperluan medis, secara fraksional, dalam dosis kecil, setelah makan;
Beberapa peneliti mencatat dampak invasi cacing terhadap perkembangan gastritis, stres kronis, bahan kimia agresif, tertelan secara tidak sengaja atau sengaja.
Penyebab internal utama (terkait dengan pelanggaran homeostasis) gastritis:
Predisposisi manusia bawaan terhadap penyakit gastrointestinal;
Refluks duodenum – pelemparan patologis empedu dari duodenum ke dalam perut. Empedu, masuk ke rongga perut, mengubah pH jus dan mengiritasi selaput lendir. Awalnya, radang antrum lambung berkembang, dan kemudian departemen lainnya terlibat;
Proses autoimun, kerusakan pada tingkat kekebalan dari sifat pelindung sel-sel mukosa lambung. Akibatnya, sel berhenti berfungsi secara normal dan kehilangan sifat aslinya. Fenomena ini memicu serangkaian reaksi kecil yang mengubah pH jus, dan menyebabkan iritasi terus-menerus pada dinding lambung. Ada keracunan endogen dan pelanggaran resistensi selaput lendir terhadap lingkungan agresif jus lambung;
Pelanggaran metabolisme hormonal dan vitamin, efek refleks dari patogenesis organ yang berdekatan dengan perut.
Jenis gastritis:
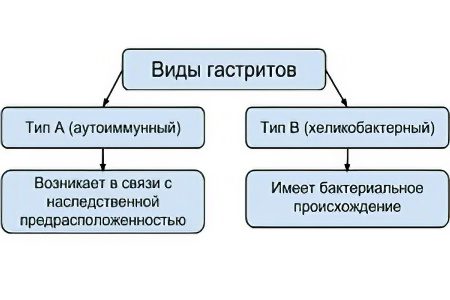
Dengan bantuan metode instrumental dan fungsional, banyak varian gastritis didiagnosis. Namun, setiap orang dibagi menjadi gastritis dengan:
keasaman normal atau meningkat;
Keasaman nol atau rendah.
Gejala gastritis dengan keasaman rendah atau tinggi umumnya dapat dibedakan, namun diagnosis akhir dibuat berdasarkan studi jus lambung yang diperoleh dengan probing, serta pH-metri intragastrik menggunakan sensor khusus yang dimasukkan ke dalam lambung. Metode terakhir nyaman karena pemantauan jangka panjang parameter jus lambung dimungkinkan. Dalam beberapa kasus, pH isi lambung ditentukan secara tidak langsung, dalam studi pH urin.
Gastritis asam
Ini ditandai dengan nyeri hebat di ulu hati atau di pusar, biasanya bersifat paroksismal. Rasa sakit mereda setelah mengonsumsi makanan diet, meningkat di antara waktu makan. Nyeri di hipokondrium kanan adalah bukti masuknya cairan lambung ke dalam duodenum. Patologi ditandai dengan mulas, mual di pagi hari, bersendawa busuk, keroncongan di perut, diare (sembelit lebih sering terjadi pada gastritis dengan keasaman rendah), rasa logam di mulut.
Dalam beberapa kasus, penyakit ini berlanjut secara subklinis, dengan eksaserbasi berkala setelah minum alkohol, obat-obatan golongan NSAID, glikosida jantung (digitis), sediaan kalium, hormon (prednisolon, deksametason, hidrokortison). Serangan itu bisa dipicu dengan penggunaan makanan "berat". Jenis gastritis ditentukan oleh penelitian medis.
Gastritis dengan keasaman rendah
Asam di perut terlibat dalam pemecahan utama serat makanan kasar.
Gastritis dengan keasaman rendah lebih sering dimanifestasikan oleh rasa berat di perut, cepat kenyang setelah makan, peningkatan pembentukan gas usus. Dalam beberapa kasus, penyakit ini dapat diperbaiki dengan mengonsumsi enzim pencernaan (festal, gastal). Anda bisa mengobati gastritis asam di rumah, caranya sangat sederhana. Karena jus lambung memiliki khasiat yang berkurang, Anda harus mengunyah makanan dalam waktu lama. Menggiling koma makanan dengan hati-hati di rongga mulut dan mengolahnya dengan air liur adalah metode non-medis yang efektif untuk mengobati gastritis.
Gastritis akut
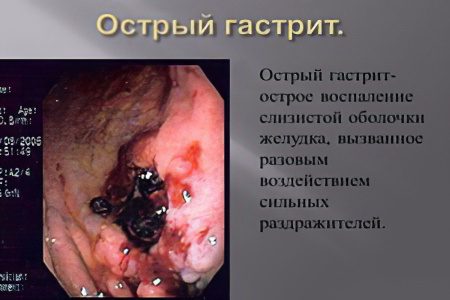
Gastritis catarrhal berkembang di bawah pengaruh obat-obatan agresif (aspirin, NSAID lainnya), minuman berbahaya (alkohol, limun berkarbonasi dengan sering digunakan) dan makanan berat (berlemak, asin, diasap, diasinkan). Gastritis akut juga dikenal dengan latar belakang infeksi toksik (salmonellosis dan lainnya), serta dengan latar belakang gagal ginjal dan hati. Bentuk gastritis akut dapat dipicu oleh patologi yang tidak berhubungan langsung dengan saluran pencernaan (pneumonia, radang dingin). Hal ini disebabkan akumulasi produk yang kurang teroksidasi dalam darah selama radang paru-paru yang parah, yang menyebabkan radang dinding lambung. Gambarkan juga gastritis akut dengan latar belakang stres.
Gastritis phlegmonous - akibat cedera yang disengaja atau tidak disengaja pada dinding perut (peniti, gelas, paku yang tertelan). Penyakit ini dimanifestasikan oleh fusi purulen dari dinding lambung.
Gejala gastritis akut catarrhal (sederhana) muncul 5-8 jam setelah terpapar faktor krisis. Patogenesis dimulai dengan sensasi terbakar di daerah epigastrium (sinonim: di ulu hati, di ulu hati). Nyeri berkembang di area ini, mual, muntah, rasa logam di mulut. Gastritis toksik-infeksius ditambah dengan demam, muntah terus-menerus, dan diare. Kondisi yang parah ditandai dengan muntah darah – ini adalah gastritis korosif (nekrotik). Gastritis phlegmonous dimanifestasikan oleh fenomena peritonitis: dinding perut yang tegang, keadaan syok.
Gastritis kronis
Pada tahap awal, penyakit ini berlanjut tanpa gejala yang jelas. Hipersensitivitas terhadap jenis makanan tertentu dimanifestasikan secara berkala dalam bentuk mulas dan kembung. Seringkali ada perasaan berat dengan perut kenyang, plak dan pola aneh ditemukan di lidah.
Bentuk gastritis kronis dapat berkembang pada usia berapa pun: dari 20 tahun hingga usia tua. Penyakit ini ditandai dengan periode eksaserbasi dan remisi. Selama periode eksaserbasi, tanda-tanda gastritis kronis tidak berbeda dengan gejala penyakit akut - nyeri, dikombinasikan dengan mual, terkadang muntah. Sensasi yang tidak menyenangkan diperparah setelah mengonsumsi jenis makanan tertentu. Biasanya ini adalah rangkaian produk tertentu yang harus Anda ingat dan coba singkirkan dari diet atau batasi konsumsinya.
Pucat pada selaput lendir mungkin merupakan tanda penyakit lain - gastritis atrofi. Ini terjadi dengan latar belakang kekurangan vitamin B dalam tubuh12. Vitamin ini sangat penting untuk pembentukan darah. Gastritis atrofi mungkin tidak memiliki tanda lain yang mencolok, kecuali pucat. Bahaya penyakit ini adalah pertanda perkembangan sel kanker di epitel lambung. Deteksi anemia dengan latar belakang tanda-tanda gastritis merupakan kesempatan untuk memeriksa kondisi kesehatan lebih dekat.
Tubuh manusia memiliki sumber daya pelindung berskala besar, sehingga perubahan gaya hidup, asupan makanan, dan pengobatan kompleks yang diresepkan dengan benar secara signifikan meningkatkan kemungkinan penyembuhan segala bentuk gastritis.
Bagaimana Anda bisa membantu diri sendiri di rumah?

Penyebab umum gastritis adalah konsumsi berlebihan dari dua zat berikut:
Aspirin (asam asetilsalisilat);
Alkohol (etil alkohol, etanol).
Aspirin dan analognya diresepkan oleh ahli jantung untuk penggunaan sehari-hari jangka panjang dan wajib untuk mencegah infark miokard dan stroke. Puluhan ribu orang setiap hari mengonsumsi aspirin sebagai alat penghambat pembentukan gumpalan darah, yang membuat masalah penggunaan NSAID yang aman menjadi sangat mendesak.
Sediaan asam asetilsalisilat memiliki sifat antiplatelet yang sangat baik, yaitu mencegah perkembangan gumpalan darah di pembuluh darah. Gumpalan darah adalah penyebab utama infark miokard dan stroke serebral. Namun, aspirin dan NSAID lainnya memiliki efek samping yang tidak menyenangkan - mengiritasi selaput lendir saluran pencernaan. Pasien hipertensi menggunakan obat ini setiap hari dalam kombinasi dengan obat lain. Asupan aspirin yang berlebihan dan analognya dapat memicu masalah tambahan bagi orang yang sakit - gastritis. Hal ini berlaku untuk semua orang pada kelompok usia lanjut yang menderita hipertensi, angina pektoris, yang pernah menderita atau berisiko mengalami infark miokard.
Alkoholbanyak digunakan oleh kategori warga negara tertentu. Pada orang yang cenderung terkena penyakit pada saluran pencernaan, bahkan konsumsi etanol dalam jumlah sedang dapat memicu eksaserbasi gastritis. Alkohol memiliki sifat basa. Netralisasi teratur lingkungan asam lambung dengan etanol menciptakan kondisi iritasi pada dinding.
Sementara itu, tidak ada alasan untuk mengecualikan aspirin dan obat penting lainnya (zat besi, kalium, hormon, dll.) Dari daftar obat bermanfaat. Baca dengan cermat anotasi obat-obatan dan minumlah sesuai dengan skema yang direkomendasikan oleh dokter.
Secara khusus, Anda dapat mengurangi efek samping mengonsumsi aspirin dengan cara berikut:
Dosis tunggal dikurangi (konsultasikan dengan dokter Anda);
Mengambil obat pada malam makan;
Minum air dalam volume besar;
Transisi dari aspirin ke analog cangkang modern (THROMBO-ASS).
Saat meresepkan aspirin dan NSAID lainnya, kehati-hatian harus dilakukan jika pasien memiliki:
Penyakit ulkus erosif dan peptik pada stadium akut;
Intoleransi individu terhadap sediaan asam asetilsalisilat;
Kecenderungan perdarahan gastrointestinal;
Asma bronkial;
gagal ginjal;
Kehamilan pada wanita.
Selalu beri tahu dokter Anda jika Anda memiliki batasan dalam penggunaan aspirin. Ini akan membantu dokter untuk menavigasi, memilih dosis obat yang tepat, menggantinya dengan analog atau obat yang lebih cocok dari kelompok farmakologis yang berbeda, menyesuaikan metode aplikasi, dan mengurangi frekuensi penggunaan aspirin.
Penggunaan obat yang tidak rasional dapat menimbulkan konsekuensi negatif dan menghambat penyerapan obat lain yang diresepkan. Antasida yang mengandung aluminium dalam dosis besar menyebabkan sembelit, obat-obatan yang mengandung kalium mengurangi keasaman lambung (dalam beberapa kasus ini adalah khasiat yang bermanfaat). Kalium juga bermanfaat bagi wanita selama menopause.
Dalam kasus intoleransi terhadap kelompok obat tertentu, mereka digantikan oleh yang lain. Misalnya, penghambat histamin-H2 dapat menjadi pengganti tersebut. Obat golongan ini (cimetidine, ranitidine) merupakan obat yang dijual bebas. Tablet ini diresepkan sebagai alat pengatur keasaman di lambung, dan sebagai hasilnya, mengurangi rasa sakit pada gastritis hiperasid.
Sedangkan untuk alkohol, sebaiknya ditinggalkan selama eksaserbasi gastritis dan penggunaan agen farmakologis yang memiliki efek agresif pada saluran cerna. Konsumsi alkohol secara teratur merupakan ancaman nyata bagi perkembangan gastritis lambung.
Obat untuk gastritis lambung
Di gudang ahli gastroenterologi untuk pengobatan dan pencegahan gastritis, ada beberapa kelompok obat farmakologis, termasuk:
Enterosorben – karbon aktif, smecta;
Antasida;
Antiseptik dan desinfektan;
obat antidiare;
Antibiotik tetrasiklin;
Antihistamin (subtipe H2).









